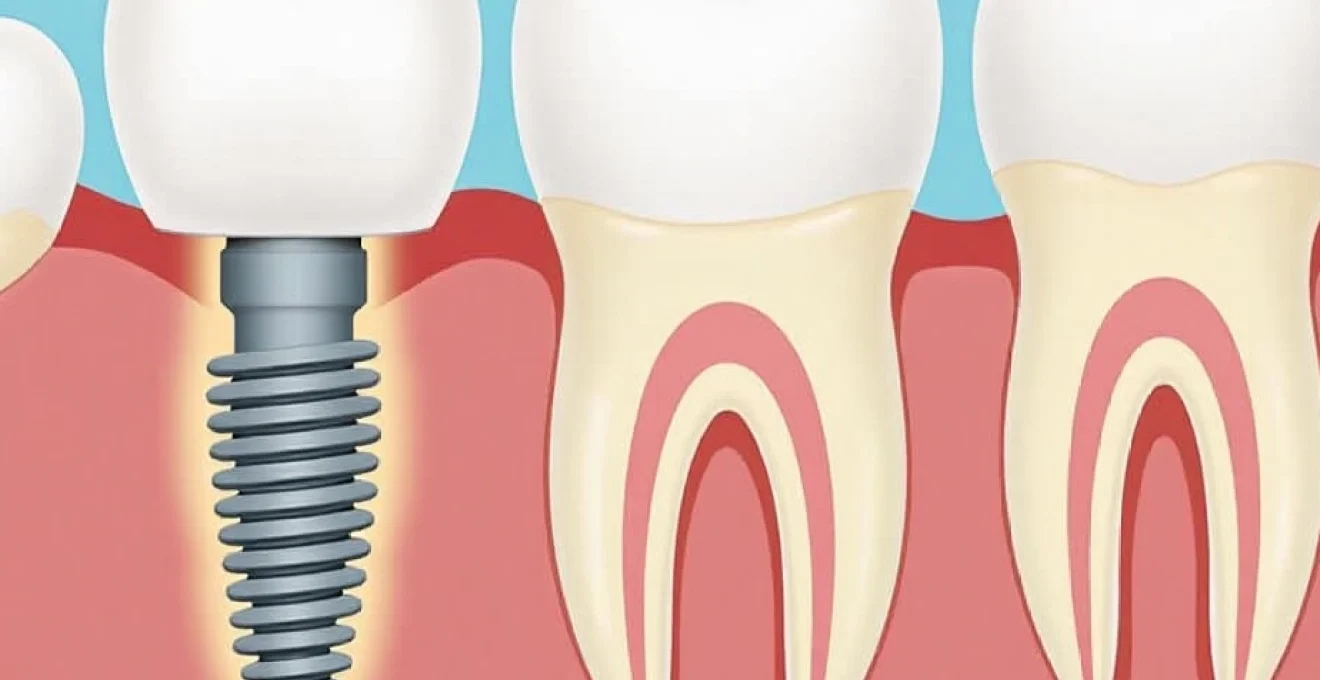
La greffe osseuse dentaire est une procédure chirurgicale essentielle dans le domaine de l’implantologie. Elle permet de restaurer le volume osseux nécessaire pour assurer la stabilité et la longévité des implants dentaires. Cette technique s’avère particulièrement précieuse lorsque la perte osseuse est significative, compromettant ainsi la possibilité d’une implantation directe. Comprendre les principes, les indications et les techniques de la greffe osseuse est crucial pour tout patient envisageant une restauration dentaire implantaire. Explorons en détail ce sujet complexe mais fascinant, qui ouvre la voie à des solutions durables pour retrouver un sourire fonctionnel et esthétique.
Principes fondamentaux de la greffe osseuse dentaire
La greffe osseuse dentaire repose sur le principe de l’ostéoconduction, un processus biologique par lequel le nouveau tissu osseux se forme à partir d’un échafaudage fourni par le matériau greffé. Ce phénomène est essentiel pour comprendre comment la greffe s’intègre et se développe dans la mâchoire du patient.
L’objectif principal de cette procédure est d’augmenter le volume osseux disponible, que ce soit en hauteur, en largeur ou en épaisseur. Cette augmentation est cruciale pour créer un environnement propice à l’ ostéointégration des implants dentaires, garantissant ainsi leur stabilité à long terme.
Il existe différents types de matériaux de greffe, chacun ayant ses propres caractéristiques et indications :
- Autogreffe : os prélevé sur le patient lui-même
- Allogreffe : os d’origine humaine traité
- Xénogreffe : os d’origine animale, généralement bovine
- Matériaux synthétiques : substituts osseux artificiels
Le choix du matériau dépend de plusieurs facteurs, notamment l’étendue du défaut osseux, la préférence du praticien et les spécificités du cas clinique. Chaque option présente des avantages et des inconvénients en termes de biocompatibilité, de taux de résorption et de potentiel ostéogénique.
La greffe osseuse n’est pas seulement une question de volume, mais aussi de qualité osseuse. Un os greffé de haute qualité offre une meilleure base pour l’ancrage des implants.
Indications cliniques pour une greffe osseuse pré-implantaire
Les situations nécessitant une greffe osseuse avant la pose d’implants sont variées. Comprendre ces indications permet de mieux appréhender la nécessité de cette étape préalable à l’implantologie.
Atrophie sévère de la crête alvéolaire
L’atrophie de la crête alvéolaire est l’une des principales raisons de recourir à une greffe osseuse. Cette perte de volume osseux peut survenir suite à une extraction dentaire non compensée ou à une période prolongée d’édentement. Dans ces cas, la crête alvéolaire peut devenir trop fine ou trop basse pour accueillir un implant de taille standard.
La greffe osseuse vise alors à restaurer les dimensions de la crête, permettant ainsi la pose d’implants dans des conditions optimales. Cette reconstruction est essentielle non seulement pour la fonction, mais aussi pour l’esthétique, en particulier dans les zones antérieures visibles.
Défauts osseux verticaux et horizontaux
Les défauts osseux peuvent se présenter sous forme de perte verticale (hauteur) ou horizontale (largeur) de l’os alvéolaire. Ces défauts peuvent être le résultat de maladies parodontales, de traumatismes ou de résorptions physiologiques après la perte de dents.
La correction de ces défauts nécessite souvent des techniques de greffe spécifiques. Par exemple, pour un défaut vertical, on peut recourir à une greffe d’apposition ou à une technique de régénération osseuse guidée (ROG). Pour les défauts horizontaux, des greffes en bloc ou des techniques d’expansion osseuse peuvent être envisagées.
Sinus lift pour implants maxillaires postérieurs
Le sinus lift , ou élévation du plancher sinusien, est une procédure spécifique de greffe osseuse utilisée dans la région postérieure du maxillaire supérieur. Cette zone est souvent caractérisée par un manque de hauteur osseuse dû à la proximité du sinus maxillaire et à la résorption osseuse post-extractionnelle.
La technique consiste à soulever la membrane sinusienne et à combler l’espace créé avec du matériau de greffe. Cette augmentation de volume osseux permet ensuite la pose d’implants de longueur adéquate, assurant une stabilité optimale dans cette région soumise à d’importantes forces masticatoires.
Reconstruction post-extractionnelle immédiate
La préservation alvéolaire immédiate après une extraction dentaire est une approche proactive visant à minimiser la perte osseuse post-extractionnelle. Cette technique consiste à combler l’alvéole avec un matériau de greffe immédiatement après l’extraction de la dent.
Cette approche présente plusieurs avantages :
- Réduction de la résorption osseuse post-extractionnelle
- Maintien du volume des tissus mous
- Simplification de la future procédure implantaire
- Amélioration du résultat esthétique final
En préservant le volume osseux dès l’extraction, on facilite la pose ultérieure d’implants et on réduit potentiellement la nécessité de greffes plus importantes par la suite.
Techniques de greffe osseuse en implantologie
Les techniques de greffe osseuse en implantologie sont variées et en constante évolution. Le choix de la technique dépend de la localisation et de l’étendue du défaut osseux, ainsi que des préférences et de l’expérience du praticien.
Autogreffe : prélèvement ramus et symphyse mentonnière
L’autogreffe, considérée comme le gold standard en matière de greffe osseuse, implique le prélèvement d’os sur le patient lui-même. Les sites de prélèvement intra-oraux les plus courants sont le ramus mandibulaire et la symphyse mentonnière.
Le prélèvement au niveau du ramus offre généralement un os cortical dense, idéal pour les greffes d’apposition. La symphyse mentonnière, quant à elle, fournit un mélange d’os cortical et spongieux, adapté à diverses situations cliniques. L’avantage majeur de l’autogreffe est sa biocompatibilité parfaite et son potentiel ostéogénique supérieur.
Allogreffe : utilisation de DFDBA et FDBA
Les allogreffes, provenant de donneurs humains, sont largement utilisées en implantologie. Les deux formes principales sont le DFDBA (Demineralized Freeze-Dried Bone Allograft) et le FDBA (Freeze-Dried Bone Allograft).
Le DFDBA, en raison de son processus de déminéralisation, libère des facteurs de croissance qui stimulent la formation osseuse. Le FDBA, quant à lui, offre un meilleur support structurel. Ces matériaux présentent l’avantage de ne pas nécessiter de site donneur, réduisant ainsi la morbidité pour le patient.
Xénogreffe : Bio-Oss et autres substituts bovins
Les xénogreffes, principalement d’origine bovine, sont largement utilisées en implantologie. Le Bio-Oss, par exemple, est un matériau de greffe osseux dérivé d’os bovin, traité pour éliminer tous les composants organiques.
Ces matériaux sont appréciés pour leur structure poreuse similaire à l’os humain, favorisant une excellente ostéoconduction. Ils se résorbent lentement, assurant un maintien du volume greffé sur le long terme. Leur utilisation est particulièrement indiquée dans les procédures de sinus lift et de préservation alvéolaire.
Régénération osseuse guidée (ROG) avec membranes
La régénération osseuse guidée (ROG) est une technique qui utilise des membranes barrières pour isoler le site de greffe des tissus mous environnants. Cette approche favorise la croissance osseuse en empêchant l’invasion du site par les cellules des tissus mous.
Il existe deux types principaux de membranes :
- Membranes résorbables (collagène)
- Membranes non résorbables (PTFE)
Le choix de la membrane dépend de la taille du défaut et du temps de cicatrisation souhaité. La ROG est souvent combinée avec l’utilisation de matériaux de greffe pour optimiser les résultats.
La régénération osseuse guidée est comme un jardin protégé : la membrane agit comme une clôture, permettant aux cellules osseuses de se développer sans interférence.
Évaluation pré-opératoire et planification de la greffe
Une évaluation précise et une planification minutieuse sont essentielles au succès de toute procédure de greffe osseuse. Cette phase préparatoire permet de déterminer l’approche la plus appropriée et de minimiser les risques de complications.
Imagerie CBCT et analyse volumétrique 3D
L’imagerie par CBCT (Cone Beam Computed Tomography) est devenue un outil indispensable dans la planification des greffes osseuses. Cette technologie offre une visualisation tridimensionnelle détaillée des structures anatomiques, permettant une évaluation précise du volume osseux disponible et des défauts à corriger.
L’analyse volumétrique 3D permet de :
- Quantifier précisément le déficit osseux
- Planifier le volume de greffe nécessaire
- Identifier les structures anatomiques critiques
- Simuler virtuellement le résultat de la greffe
Cette approche de planification numérique améliore la prévisibilité des résultats et facilite la communication avec le patient sur les objectifs du traitement.
Choix du biomatériau selon le défaut osseux
Le choix du matériau de greffe est crucial et dépend de plusieurs facteurs, notamment la taille et la localisation du défaut osseux, ainsi que les caractéristiques biologiques du site receveur. Chaque type de matériau présente des propriétés spécifiques en termes de taux de résorption, de potentiel ostéoconducteur et de stabilité volumétrique.
Par exemple, pour un petit défaut horizontal, un mélange d’os autogène et de xénogreffe peut être optimal, combinant les propriétés ostéogéniques de l’autogreffe avec la stabilité volumétrique de la xénogreffe. Pour un sinus lift, un matériau à résorption lente comme le Bio-Oss peut être préféré pour maintenir le volume à long terme.
Considérations anatomiques et vasculaires
La réussite d’une greffe osseuse dépend en grande partie de la vascularisation du site receveur. Une évaluation approfondie de l’anatomie locale et de l’apport sanguin est donc primordiale. Les zones bien vascularisées, comme la région antérieure du maxillaire, offrent généralement un meilleur pronostic pour la greffe.
Il est également crucial d’identifier et de respecter les structures anatomiques importantes, telles que le nerf alvéolaire inférieur dans la mandibule ou le plancher du sinus maxillaire. La préservation de ces structures est essentielle pour éviter les complications post-opératoires.
| Site anatomique | Considérations vasculaires | Structures à préserver |
|---|---|---|
| Maxillaire antérieur | Vascularisation abondante | Fosse nasale, canal incisif |
| Mandibule postérieure | Vascularisation modérée | Nerf alvéolaire inférieur |
| Sinus maxillaire | Vascularisation variable | Membrane sinusienne |
Protocoles post-opératoires et suivi de la greffe osseuse
La phase post-opératoire est cruciale pour le succès à long terme de la greffe osseuse. Un suivi rigoureux et des soins adaptés sont essentiels pour favoriser une cicatrisation optimale et minimiser les risques de complications.
Immédiatement après l’intervention, le patient doit suivre un protocole strict incluant :
- Application de glace pour réduire l’œdème
- Prise d’analgésiques prescrits pour gérer la douleur
- Antibiothérapie pour prévenir les infections
- Rinçages doux à la chlorhexidine pour maintenir l’hygiène buccale
- Alimentation molle et évitement du site opératoire
Les premiers jours sont cruciaux pour la stabilité du greffon. Il est recommandé au patient d’éviter tout effort physique intense et de dormir avec la tête légèrement surélevée pour réduire le gonflement.
Le suivi post-opératoire comprend généralement plusieurs rendez-vous :
- À 1 sem
aine à 1-2 jours pour vérifier la cicatrisation initiale
Lors de ces rendez-vous, le praticien évalue la cicatrisation, gère les éventuelles complications et ajuste le plan de traitement si nécessaire. L’imagerie de contrôle permet de vérifier l’intégration du greffon et de planifier la phase suivante du traitement, généralement la pose des implants.
La patience est la clé d’une greffe osseuse réussie. Respecter scrupuleusement les instructions post-opératoires et les rendez-vous de suivi est aussi important que l’intervention elle-même.
Délais et considérations pour la pose d’implants post-greffe
La période d’attente entre la greffe osseuse et la pose d’implants est une phase critique du traitement. Ce délai permet au greffon de s’intégrer pleinement et de fournir une base stable pour les futurs implants.
Temps de cicatrisation selon le type de greffe
Le temps de cicatrisation varie considérablement selon le type de greffe et le site anatomique concerné :
- Autogreffe : 3 à 6 mois
- Allogreffe : 4 à 6 mois
- Xénogreffe : 6 à 9 mois
- Régénération osseuse guidée : 4 à 6 mois
Ces délais sont indicatifs et peuvent varier selon les cas individuels. La qualité de l’os du patient, son âge, son état de santé général et ses habitudes (comme le tabagisme) peuvent influencer la durée de cicatrisation.
Évaluation de la maturité osseuse
Avant de procéder à la pose d’implants, il est crucial d’évaluer la maturité et la qualité de l’os greffé. Cette évaluation se fait généralement par :
- Examen clinique : évaluation de la stabilité et de la texture de la crête osseuse
- Imagerie CBCT : analyse de la densité et du volume osseux
- Dans certains cas, un prélèvement osseux peut être effectué pour une analyse histologique
L’objectif est de s’assurer que l’os greffé est suffisamment mature et stable pour supporter les forces exercées lors de la pose et de la mise en charge des implants.
Planification implantaire post-greffe
Une fois la maturité osseuse confirmée, la planification implantaire peut commencer. Cette phase implique :
- Une nouvelle analyse CBCT pour déterminer le positionnement optimal des implants
- Le choix du type et de la taille des implants en fonction du volume osseux disponible
- La planification de la séquence chirurgicale, qui peut inclure des guides chirurgicaux pour une pose précise
Dans certains cas, notamment pour des greffes importantes, une approche en deux temps peut être préférée : d’abord la pose des implants, suivie d’une période d’ostéointégration, puis la mise en charge prothétique.
La pose d’implants après une greffe osseuse est comme la construction d’une maison : une fondation solide (la greffe) est essentielle, mais c’est la structure (l’implant) qui en détermine le succès final.
En conclusion, la greffe osseuse en implantologie dentaire est une procédure complexe mais essentielle pour de nombreux patients. Elle nécessite une planification minutieuse, une technique chirurgicale précise et un suivi rigoureux. Lorsqu’elle est réalisée correctement, elle ouvre la voie à des restaurations implantaires stables et esthétiques, redonnant aux patients une fonction masticatoire optimale et un sourire confiant. La clé du succès réside dans une approche personnalisée, tenant compte des spécificités de chaque cas, et dans une collaboration étroite entre le praticien et le patient tout au long du processus de traitement.