La parodontite, maladie inflammatoire chronique affectant les tissus de soutien des dents, représente un défi majeur pour la santé bucco-dentaire. Bien que les traitements conventionnels restent essentiels, de nombreuses personnes se tournent vers des approches naturelles pour compléter leur prise en charge. Cette quête de solutions alternatives soulève des questions sur l'efficacité réelle de ces méthodes. Quelles sont les options naturelles véritablement prometteuses pour lutter contre la parodontite ? Comment ces approches s'intègrent-elles dans une stratégie de soin globale ? Explorer ces alternatives naturelles ouvre de nouvelles perspectives pour une gestion plus holistique de la santé parodontale.
Mécanismes pathologiques de la parodontite et marqueurs biologiques
La parodontite se caractérise par une inflammation chronique des tissus parodontaux, déclenchée par une réponse immunitaire excessive face à certaines bactéries présentes dans la plaque dentaire. Cette réaction inflammatoire prolongée entraîne progressivement la destruction des tissus de soutien des dents, notamment l'os alvéolaire et le ligament parodontal. La compréhension approfondie de ces mécanismes pathologiques est essentielle pour développer des stratégies de traitement efficaces, qu'elles soient conventionnelles ou naturelles.
Les marqueurs biologiques jouent un rôle crucial dans le diagnostic et le suivi de la parodontite. Parmi ces biomarqueurs, on trouve notamment les cytokines pro-inflammatoires comme l'interleukine-1β (IL-1β) et le facteur de nécrose tumorale alpha (TNF-α). Ces molécules sont présentes en quantités élevées dans le fluide gingival des patients atteints de parodontite et reflètent l'intensité de l'inflammation locale. D'autres marqueurs, tels que la métalloprotéinase matricielle-8 (MMP-8) et la prostaglandine E2 (PGE2), indiquent la dégradation active des tissus parodontaux.
L'identification de ces biomarqueurs permet non seulement un diagnostic plus précis mais aussi une évaluation plus fine de la progression de la maladie et de l'efficacité des traitements. Cette approche moléculaire de la parodontite ouvre la voie à des thérapies plus ciblées, y compris dans le domaine des solutions naturelles.
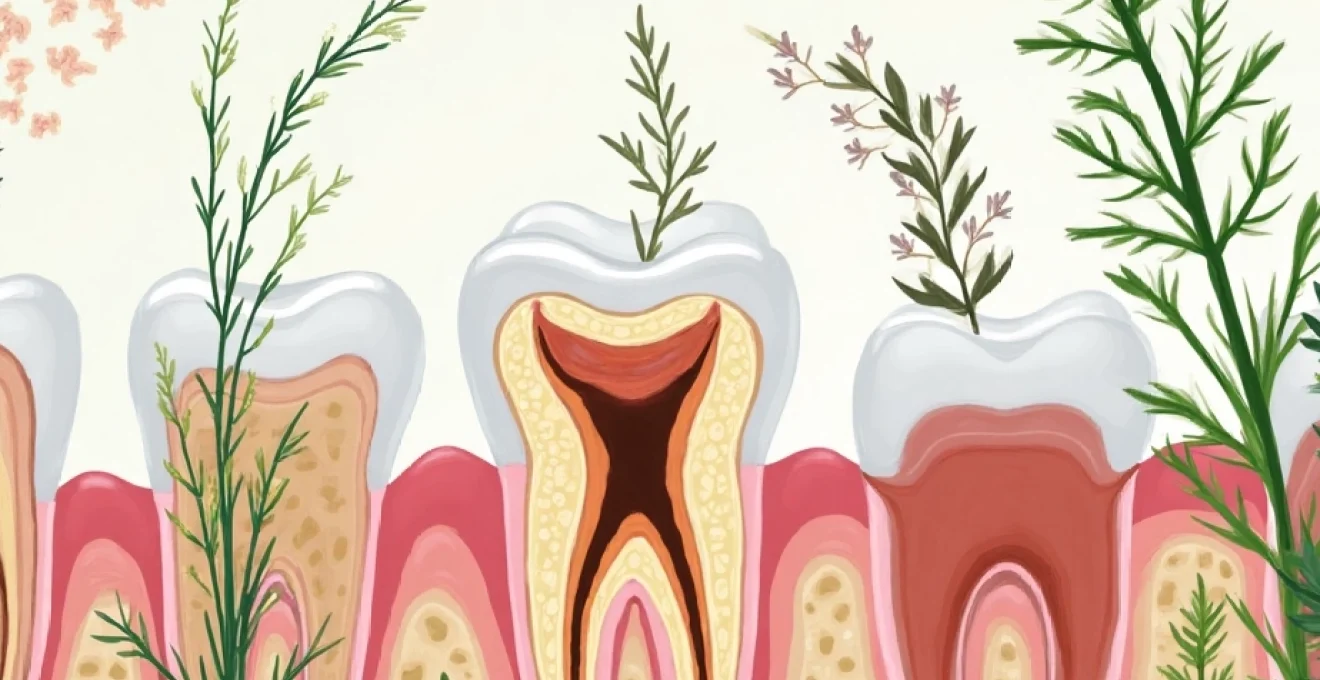
Phytothérapie ciblée pour la parodontite : plantes et principes actifs
La phytothérapie offre un arsenal intéressant de composés naturels pour lutter contre la parodontite. Plusieurs plantes ont démontré des propriétés anti-inflammatoires, antimicrobiennes et cicatrisantes particulièrement pertinentes dans le contexte de cette pathologie. L'utilisation raisonnée de ces plantes médicinales peut constituer un complément précieux aux traitements conventionnels.
Curcuma longa et ses propriétés anti-inflammatoires
Le curcuma ( Curcuma longa ) est reconnu pour ses puissantes propriétés anti-inflammatoires, attribuées principalement à la curcumine, son composé actif majeur. Des études ont montré que la curcumine peut inhiber la production de cytokines pro-inflammatoires impliquées dans la parodontite, telles que l'IL-1β et le TNF-α. De plus, elle favorise la production d'antioxydants, aidant ainsi à contrer le stress oxydatif associé à l'inflammation chronique.
L'application locale de gels ou de bains de bouche contenant de la curcumine a montré des résultats prometteurs dans la réduction de l'inflammation gingivale et la diminution de la profondeur des poches parodontales. Ces effets bénéfiques font du curcuma un allié potentiel dans la gestion naturelle de la parodontite.
Calendula officinalis pour la cicatrisation gingivale
Le souci ( Calendula officinalis ) est une plante médicinale réputée pour ses propriétés cicatrisantes et anti-inflammatoires. Riche en flavonoïdes et en triterpènes, le souci stimule la prolifération des fibroblastes et la production de collagène, favorisant ainsi la régénération des tissus gingivaux endommagés par la parodontite.
Des études cliniques ont démontré que l'utilisation de bains de bouche à base de souci peut significativement réduire l'inflammation gingivale et améliorer les indices de plaque dentaire. Ces résultats suggèrent que le Calendula officinalis pourrait être un complément naturel efficace dans le traitement de la parodontite, en particulier pour favoriser la cicatrisation des tissus après un détartrage professionnel.
Melaleuca alternifolia et son action antimicrobienne
L'huile essentielle de tea tree, issue du Melaleuca alternifolia , est reconnue pour ses puissantes propriétés antimicrobiennes. Son composé principal, le terpinène-4-ol, a démontré une efficacité contre de nombreuses bactéries parodontopathogènes, notamment Porphyromonas gingivalis et Aggregatibacter actinomycetemcomitans .
L'utilisation de bains de bouche contenant de l'huile essentielle de tea tree diluée peut aider à réduire la charge bactérienne dans la cavité buccale, limitant ainsi la progression de la parodontite. Cependant, il est crucial de noter que l'huile essentielle de tea tree doit toujours être utilisée avec précaution et sous supervision professionnelle, en raison de son potentiel irritant à forte concentration.
Salvia officinalis : effets astringents et antiseptiques
La sauge ( Salvia officinalis ) est une plante médicinale aux propriétés astringentes et antiseptiques bien établies. Riche en composés phénoliques, notamment en acide rosmarinique, la sauge peut contribuer à réduire l'inflammation gingivale et à limiter la prolifération bactérienne dans la cavité buccale.
Des études ont montré que les bains de bouche à base de sauge peuvent être efficaces pour réduire la plaque dentaire et améliorer la santé gingivale. L'effet astringent de la sauge peut également aider à resserrer les tissus gingivaux, ce qui peut être bénéfique dans les cas de gencives relâchées ou saignantes associées à la parodontite.
L'utilisation de plantes médicinales dans le traitement de la parodontite offre des perspectives prometteuses, mais elle doit s'inscrire dans une approche globale et supervisée par des professionnels de santé.
Probiotiques et prébiotiques dans la gestion de la dysbiose orale
La dysbiose orale, caractérisée par un déséquilibre de la flore buccale, joue un rôle central dans le développement et la progression de la parodontite. L'utilisation de probiotiques et de prébiotiques représente une approche innovante pour restaurer l'équilibre du microbiome oral et ainsi lutter contre la parodontite de manière naturelle.
Lactobacillus reuteri et son impact sur la flore buccale
Lactobacillus reuteri est une souche probiotique qui a démontré des effets bénéfiques significatifs sur la santé bucco-dentaire. Des études cliniques ont montré que l'administration régulière de L. reuteri peut réduire l'inflammation gingivale, diminuer la profondeur des poches parodontales et limiter la prolifération de bactéries parodontopathogènes.
Le mécanisme d'action de L. reuteri implique la production de substances antimicrobiennes, telles que la reutérine, qui inhibent la croissance des pathogènes oraux. De plus, cette bactérie probiotique stimule la production de facteurs anti-inflammatoires, contribuant ainsi à moduler la réponse immunitaire locale.
Bifidobacterium bifidum pour l'équilibre du microbiome oral
Bifidobacterium bifidum est une autre souche probiotique prometteuse dans la gestion de la parodontite. Cette bactérie a montré sa capacité à adhérer aux surfaces dentaires et gingivales, formant ainsi une barrière protectrice contre les pathogènes. Des études ont révélé que B. bifidum peut réduire les niveaux de bactéries parodontopathogènes et améliorer les paramètres cliniques de la parodontite.
L'action de B. bifidum s'étend également à la modulation de la réponse immunitaire locale. En stimulant la production de cytokines anti-inflammatoires et en régulant la réponse des cellules immunitaires, cette souche probiotique contribue à créer un environnement moins propice au développement de la parodontite.
Rôle des fructo-oligosaccharides dans la nutrition bactérienne
Les fructo-oligosaccharides (FOS) sont des prébiotiques qui jouent un rôle crucial dans le maintien d'une flore buccale équilibrée. Ces composés non digestibles servent de substrat nutritionnel pour les bactéries bénéfiques, favorisant ainsi leur croissance et leur activité au détriment des pathogènes.
L'incorporation de FOS dans les produits d'hygiène bucco-dentaire ou leur consommation sous forme de suppléments peut contribuer à créer un environnement oral plus favorable aux bactéries probiotiques. Cette synergie entre prébiotiques et probiotiques, connue sous le nom de symbiotique , offre une approche prometteuse pour la gestion à long terme de la dysbiose orale associée à la parodontite.
Thérapies nutritionnelles et micronutriments essentiels
L'alimentation joue un rôle crucial dans la santé parodontale. Une approche nutritionnelle ciblée, axée sur l'apport de micronutriments spécifiques, peut contribuer significativement à la prévention et à la gestion de la parodontite. Certains nutriments se distinguent par leur impact direct sur les mécanismes inflammatoires et la régénération tissulaire impliqués dans cette pathologie.
Oméga-3 et résolution de l'inflammation parodontale
Les acides gras oméga-3, en particulier l'acide eicosapentaénoïque (EPA) et l'acide docosahexaénoïque (DHA), sont reconnus pour leurs puissantes propriétés anti-inflammatoires. Dans le contexte de la parodontite, ces acides gras polyinsaturés jouent un rôle crucial dans la résolution de l'inflammation chronique des tissus parodontaux.
Des études ont montré que la supplémentation en oméga-3 peut réduire significativement les marqueurs inflammatoires associés à la parodontite, tels que l'IL-1β et le TNF-α. De plus, les oméga-3 favorisent la production de résolvines et de protectines, des molécules impliquées dans la résolution active de l'inflammation. Une alimentation riche en poissons gras ou une supplémentation ciblée en oméga-3 pourrait donc constituer une stratégie nutritionnelle efficace pour soutenir la santé parodontale.
Vitamine C et synthèse du collagène gingival
La vitamine C joue un rôle essentiel dans la synthèse et le maintien du collagène, une protéine cruciale pour l'intégrité des tissus parodontaux. Une carence en vitamine C peut compromettre la cicatrisation des tissus gingivaux et augmenter la susceptibilité à la parodontite.
Des études cliniques ont démontré qu'une supplémentation en vitamine C peut améliorer les paramètres cliniques de la parodontite, notamment en réduisant le saignement gingival et en favorisant la régénération tissulaire. Les aliments riches en vitamine C, tels que les agrumes, les kiwis et les poivrons, devraient être intégrés régulièrement dans l'alimentation des personnes à risque ou atteintes de parodontite.
Coenzyme Q10 et métabolisme cellulaire des tissus parodontaux
La coenzyme Q10 (CoQ10) est un antioxydant puissant qui joue un rôle crucial dans le métabolisme énergétique cellulaire. Dans le contexte de la parodontite, la CoQ10 a montré des effets bénéfiques sur la santé des tissus parodontaux, notamment en réduisant l'inflammation et en favorisant la régénération tissulaire.
Des études ont révélé que les niveaux de CoQ10 sont souvent diminués dans les tissus gingivaux des patients atteints de parodontite. Une supplémentation en CoQ10, qu'elle soit systémique ou topique, peut améliorer les paramètres cliniques de la maladie, tels que la profondeur des poches parodontales et l'indice de saignement gingival. L'intégration de sources alimentaires riches en CoQ10, comme les poissons gras, les noix et les graines, peut également contribuer à soutenir la santé parodontale.
Une approche nutritionnelle ciblée, combinant une alimentation équilibrée et une supplémentation en micronutriments spécifiques, peut jouer un rôle significatif dans la prévention et la gestion de la parodontite.
Techniques d'hygiène bucco-dentaire avancées et innovations
L'hygiène bucco-dentaire reste la pierre angulaire de la prévention et du traitement de la parodontite. Cependant, les techniques traditionnelles de brossage et de nettoyage interdentaire évoluent constamment, intégrant de nouvelles technologies et approches pour une efficacité accrue. Ces innovations visent à optimiser l'élimination de la plaque dentaire et à favoriser la santé des tissus parodontaux de manière plus ciblée et moins invasive.
L'une des avancées majeures dans ce domaine est l'utilisation de brosses à dents électriques équipées de capteurs de pression et de minuteurs intelligents. Ces dispositifs permettent non seulement un brossage plus efficace mais aussi un meilleur contrôle de la force appliquée, évitant ainsi les lésions gingivales indu
es. Ces dispositifs permettent non seulement un brossage plus efficace mais aussi un meilleur contrôle de la force appliquée, évitant ainsi les lésions gingivales induites par un brossage trop vigoureux.Une autre innovation notable est l'utilisation d'hydropulseurs, qui projettent un jet d'eau pulsé pour nettoyer efficacement les espaces interdentaires et sous-gingivaux. Ces appareils sont particulièrement utiles pour les patients atteints de parodontite, car ils permettent d'éliminer les débris et les bactéries dans des zones difficiles d'accès avec les méthodes traditionnelles.
Les brossettes interdentaires connaissent également des améliorations constantes, avec l'introduction de matériaux plus doux et plus résistants, ainsi que des formes adaptées à différentes morphologies dentaires. Ces innovations permettent un nettoyage plus en profondeur des espaces interdentaires, cruciaux dans la prévention et le traitement de la parodontite.
Enfin, l'utilisation de technologies de surveillance à domicile, telles que les applications mobiles connectées aux brosses à dents intelligentes, offre aux patients un suivi en temps réel de leur hygiène bucco-dentaire. Ces outils peuvent aider à identifier les zones négligées et à améliorer les techniques de brossage, contribuant ainsi à une meilleure gestion de la santé parodontale au quotidien.
Approches holistiques et médecine intégrative pour la santé parodontale
La prise en charge de la parodontite évolue vers une approche plus holistique, intégrant les principes de la médecine intégrative. Cette vision globale de la santé bucco-dentaire reconnaît l'interconnexion entre la santé orale et la santé générale, ainsi que l'importance des facteurs environnementaux et du mode de vie dans le développement et la progression de la parodontite.
L'une des composantes clés de cette approche est la gestion du stress. Des études ont montré que le stress chronique peut exacerber l'inflammation parodontale et compromettre la réponse immunitaire. Des techniques de réduction du stress, telles que la méditation, le yoga ou la cohérence cardiaque, sont de plus en plus recommandées en complément des traitements conventionnels de la parodontite.
L'exercice physique régulier est également reconnu pour ses effets bénéfiques sur la santé parodontale. L'activité physique modérée peut réduire l'inflammation systémique et améliorer la circulation sanguine, favorisant ainsi une meilleure santé des tissus parodontaux. Des programmes d'exercices adaptés sont souvent intégrés dans les plans de traitement holistiques de la parodontite.
La médecine traditionnelle chinoise (MTC) offre une perspective unique sur la santé parodontale. Selon les principes de la MTC, la parodontite peut être liée à des déséquilibres énergétiques dans d'autres parties du corps. L'acupuncture et la phytothérapie chinoise sont parfois utilisées en complément des traitements occidentaux pour améliorer la circulation sanguine locale et stimuler les mécanismes naturels de guérison.
Enfin, l'approche holistique met l'accent sur l'importance d'une alimentation anti-inflammatoire dans la gestion de la parodontite. Un régime riche en fruits, légumes, oméga-3 et pauvre en sucres raffinés et en aliments transformés peut contribuer à réduire l'inflammation systémique et à soutenir la santé parodontale.
L'intégration de ces approches holistiques dans la prise en charge de la parodontite offre une perspective prometteuse pour une gestion plus complète et personnalisée de cette pathologie complexe.